martes, 20 de noviembre de 2007
Dato importante
fono salud: 600-3607777
Misión
La misión de Salud Responde es lograr que los ciudadanos se sientan protegidos, informados en sus derechos, y con herramientas para tomar decisiones relacionadas a su estilo de vida y a la mantención, protección y recuperación de la salud y al servicio permanente de las personas.
Los productos y/o servicios que ofrece Salud Responde son:
1. Atenciones telefónicas educativas en contenidos preventivos, de auto cuidado en salud y de fomento de estilos de vida saludables.
2. Atención de consultas telefónicas sobre aspectos administrativos y de acceso a beneficios en las instituciones del sector salud.
3. Recepción no presencial, derivación y monitoreo de su gestión, de denuncias, reclamos y sugerencias relacionadas con las atención en las instituciones del sector salud.
4. Recepción de solicitudes de fiscalización de la autoridad sanitaria.
5. Atención de consultas de morbilidad aguda mediante protocolos internacionalmente validados para indicar cuidados y derivaciones pertinentes a la complejidad de los casos evitando el uso innecesario de servicios de emergencia complejos.
6. Apoyo en la atención telefónica de SAMU recepcionando en los horarios de sobre demanda y priorizando las de real emergencia.
sábado, 17 de noviembre de 2007
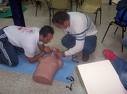
Reanimación cardio respiratoria
Puede producirse el paro respiratorio y el corazón seguir funcionando, pero en pocos minutos sobrevenir el paro cardíaco, cuando no se presta el primer auxilio inmediatamente.
En primeros auxilios es importante determinar si se presenta paro respiratorio o paro cardiorespiratorio para realizar las maniobras de resucitación adecuadas.
•Cuerpos extraños en vias respiratorias (Trozos de alimentos, Vómitos, mucosidades, sangre e.t.c).
•Inhalación de vapores o gases irritantes.
•Estrangulamiento.
•Intoxicación por alcohol.
•Dosis excesiva de medicamentos.
•Choque eléctrico.
•Traumatismos.
•Shock.
•Insolación o congelamiento.
•Quemaduras.
•Inflamación de garganta.
•Obstrucción de la garganta por caída de la lengua.
•Falta de oxigeno (minas, pozos, armarios)Ataque cardíaco.
•Hipotermia profunda.
•Shock.
•Traumatismo cráneo encefálico.
•Electrocución.
•Hemorragias severas.
•Deshidratación.
•Paro respiratorio.
•Cianosis en labios y uñas.
•Pérdida de conocimiento.
•Pulso rápido y débil.
•Ausencia del pulso y respiración.
•Piel pálida a veces cianotica especialmente en labios y uñas.
•Pérdida de conocimiento
•Pupila dilatada parcialmente a los 2 ó 3 minutos la dilatación es total y no reacciona a la luz.

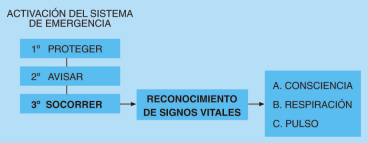
•Si usted no conoce el procedimiento de reanimación permanezca con la víctima hasta que llegue un auxiliador que si conozca dicho procedimiento, vigilando que la víctima tenga las vias aéreas despejadas.
A. B. C.
B. Respiración boca a boca.
C. Circulación .


•Tape las fosas nasales de la víctima con los dedos
•Apoye su boca sobre la de la víctima (manteniendo la unión sellada por la presión) y sople con intensidad, como si estuviera inflando un globo
C circulación

•Luego de las dos respiraciones de la maniobra B, tómele el pulso. Para ubicarlo, coloque los dedos sobre la Manzana de Adán y deslícelos hasta el surco que está a su lado.
SI NO HAY PULSO: INICIE LA REANIMACIÓN
Ubique el borde inferior de las costillas y recórralas hasta donde se une con el esternón. Señale con dos dedos el lugar (tiene que quedar la punta del esternón cubierta por esos dos dedos), coloque la otra mano a continuación de los dedos.

Inicie las compresiones empujando el esternón hacia abajo de 3 a 5 centímetros
Es muy importante:
•Mantener los brazos perpendicularmente sobre el esternón.
•No flexionar los brazos en cada compresión.
•No hacer rebotar las manos sobre el esternón (le ocasionaría lesiones internas).
•No entrecruzar las manos.

Ritmo y Sincronización de la Maniobra
•Alterne 2 respiraciones con 15 compresiones a un ritmo de 80 a 100 por minuto
•Al cabo de 4 ciclos (2 respiraciones y 15 compresiones) verifique si tiene pulso.
•No interrumpa la RCP por ninguna razón hasta que llegue el equipo médico especializado
ADVERTENCIA
Si hay pulso y no hay respiración, continúe dando respiración de salvamento hasta que se restablezca o se logre asistencia médica. y NO inicie las compresiones sobre el pecho porque es innecesario y peligroso comprimirlo, si el corazón de la víctima esta latiendo. Si se restablece la respiración y tiene pulso, mantenga la vía aérea despejada y observe permanentemente la respiración. Si la víctima no tiene pulso ni respiración comience las maniobra.
EN EL NIÑO
Las maniobras en los niños, particularmente los pequeños o recién nacidos, difieren un poco de la maniobras del adulto:
En los niños menores de 1 año las causas más frecuentes de paro cardiorrespiratorio incluyen:
•Síndrome de muerte súbita infantil, (en lactantes se caracteriza por la muerte repentina sin causa aparente).
•Enfermedades respiratorias.
•Obstrucción de la vía aérea.
•Asfixia por sumersión.
•Sepsis (infección generalizada grave) y enfermedades neurológicas.
•Se aplicará el ABC de la resucitación cardiopulmonar tal como lo hicimos con los adultos.
•Evalúe el estado del niño estimulando la planta de los pies.
•Si está INCONSCIENTE llame al servicio de urgencia
•Colóquelo sobre una superficie horizontal y firme.
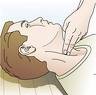
A Abra la vía aérea
•Mantenga la vía aérea abierta con la maniobra de hiperextensión del cuello y de elevación de la mandíbula.
•Acerque su cara a la boca del bebé. Mire si se mueve el tórax, escuche la respiración ysienta el flujo de aire en su cara.
B Respiración de boca a boca
•Haga un sello con sus labios alrededor de la boca y la nariz del bebé.
•Sople aire a través de la boca y nariz del bebé, 2 veces hasta ver que el pecho se eleva.
C Compresiones
Si NO RESPIRA comience con las compresiones de la siguiente manera:
•Ubique los dedos en el centro del pecho, justo por debajo de las tetillas.
•Comprima 30 veces y luego dé 2 ventilaciones. Hágalo a un ritmo de al menos 100 compresiones por minuto.
•Continúe haciendo ciclos de 30 compresiones y 2 ventilaciones hasta que el niño se recupere o llegue la ayuda especializada.
•En niños mayores de 1 año y menores de 8, reemplace los 2 dedos por el talón de una manos
•Es muy importante llamar al servico de urgencia para que acuda una ambulancia y no dejar de realizar las maniobras de reanimación hasta que llegue personal especializado.
sábado, 6 de octubre de 2007
FRACTURA , ESGUINCE Y LUXACIÓN


PRIMEROS AUXILIOS EN FRACTURAS
Un entablillado se puede hacer con cualquier objeto duro, recto y de la longitud apropiada, por ejemplo: tablas, un paso de escoba, un bastón, una cobija. Para hacer un entablillado:
circulación.


SIGNOS Y SÍNTOMAS
•Ante todo debemos conocer las señales que indican la existencia de una fractura:
•Inflamación
•dolor
•Deformidad del área lesionada
•Heridas internas, tales como hemorragias , colapso pulmonar, perforación del intestino, u otras complicaciones graves
•Herida en la piel causada por el empujón del hueso
CUIDADOS
•A la hora de cuidar o socorrer al enfermo debemos tener presente que:
•Nunca se intente unir los extremos de un hueso fracturado
•Si un desgarro continua inflamado después de varios días consulte a su médico
Causas por las que se puede producir una fracturas :
•Caída desde una altura
•Accidentes automovilísticos
•Golpe directo
•Fuerzas repetitivas, como las que se presentan cuando una persona corre, pueden ocasionar fracturas por estrés en los pies, los tobillos, la tibia o la cadera.
ESGUINCE:
Un esguince es una lesión de los ligamentos que se encuentran alrededor de una articulación. Los ligamentos son fibras fuertes y flexibles que sostienen los huesos y cuando éstos se estiran demasiado o presentan ruptura, la articulación duele y se inflama.

Las señales y síntomas de esguinces de tobillo pueden incluir:
•Dolor o irritación
•Inflamación
•Hematoma
•Dificultad para caminar
•Rigidez de la articulación
•La intensidad de estos síntomas puede variar, dependiendo de la gravedad del esguince.
¿Qué Causa un Esguince de Tobillo?
Los esguinces de tobillo a menudo son el resultado de una caída, una torsión repentina, o un golpe que fuerza la articulación del tobillo sacándola de su posición normal. Los esguinces de tobillo normalmente ocurren mientras se practican deportes, usando zapatos inadecuados, o caminando o corriendo sobre una superficie desigual.

Tratamientos y cuidados:
•Aplicar hielo inmediatamente para ayudar a reducir la inflamación, envolviendo el hielo en un pedazo de tela y evitando aplicarlo directamente sobre la piel.
•NO SE DEBE tratar de mover el área afectada. Para ayudar a hacer esto, se debe colocar un vendaje firme pero no apretado sobre el área afectada.
•Mantener elevada la articulación inflamada por encima del nivel del corazón, incluyendo el tiempo durante la noche cuando se va a dormir.
•Dejar en reposo la articulación afectada por varios días.

Luxacion
La luxación se produce también por una flexión o extensión más allá de los límites normales o por un golpe directo en la articulación, pero, a diferencia del esguince, las superficies articulares quedan separadas y se acompaña de desgarro o rotura de ligamentos. Se manifiesta por:
•Dolor muy intenso.
•Hinchazón.
•Pérdida de fuerza.
•Deformidad de la articulación, a diferencia del esguince. Comparar con el otro lado.
Primeros Auxilios en caso de luxación:
•En estos casos, lo primero que se deberá hacer será:
•Inmovilizar la articulación afectada.
•Reposo absoluto de la zona.
•Cuándo una persona presenta una luxación, no intentaremos colocar el miembro afectado en su lugar bajo ningún concepto, y tampoco administraremos ningún medicamento.
•Traslado a un centro hospitalario para las correspondientes pruebas y en caso necesario nos pondrán una férula.

jueves, 20 de septiembre de 2007
VENDAJES
con el fin de envolver una extremidad u otras partes del cuerpo humano lesionadas. En Primeros Auxilios se usan especialmente en caso de heridas, hemorragias,fracturas,esguinces y luxaciones.
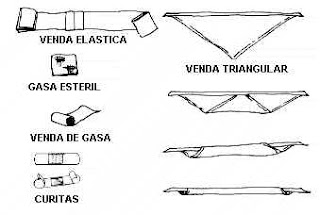
•El vendaje se utiliza para :
•Sujetar apósitos .
•Fijar entablillados .
•Fijar articulaciones.
•VENDA TRIANGULAR
•Como su nombre lo indica su forma es de triángulo, generalmente es de tela resistente y su tamaño varia de acuerdo al sitio donde vaya a vendar. La venda triangular tiene múltiples usos, con ella se pueden realizar vendajes en diferentes partes del cuerpo utilizándolo como cabestrillo, doblado o extendido.
•CABESTRILLO
•Se utiliza para sostener la mano, brazo o antebrazo en caso de heridas, quemaduras, fracturas, esguinces y luxaciones.

Procedimiento:
•Coloque el antebrazo de la víctima ligeramente oblicuo, es decir que la mano quede más alta que el codo.
•Ubíquese detrás de la víctima y coloque la venda triangular extendida.
•Lleve el extremo inferior de la venda hacia el hombro del brazo lesionado.
•Amarre los dos extremos de la venda con un nudo hacia un lado del cuello (del lado del lesionado) NUNCA sobre los huesos de la columna vertebral.
•Deje los dedos descubiertos para controlar el color y la temperatura
•Se usa para fijar el extremo inicial y final de una inmovilización o para fijar un aposito, también para iniciar y/o finalizar un vendaje.
•Indica en superponer la venda de forma que tape completamente la anterior.
•Este tipo de vendaje se utiliza para sujetar apósitos en la frente, miembros superiores e inferiores y para controlar hemorragias.

VENDAJE ESPIRAL
•Se utiliza generalmente en extremidades, en este caso la venda cubre el 2/3 de la vuelta anterior y se sitúa algo oblicua al eje de la extremidad.
•Se emplea una venda elástica o semielástica, porque puede adaptarse a la zona que se va a vendar.
•Se usa para sujetar gasa, apósitos o férulas en brazo, antebrazo, mano, muslo y pierna.
•Inicie el vendaje siempre en la parte más distante del corazón en dirección a la circulación venosa.
•Si el vendaje es en el brazo comience por la mano hasta llegar al codo o axila, según sea necesario.
•Evite vendar una articulación en extensión, porque al doblarlo dificulta su movimiento.
•De ser posible no cubra los dedos de las manos o de los pies.

•VENDAJE ESPIRAL O CON DOBLEZ
•Se utiliza en el antebrazo o pierna, Se inicia con dos vueltas circulares para fijar el vendaje.
•Se dirige la venda hacía arriba como si se tratara de un espiral.
•Se coloca el pulgar encima de la venda, se doble ésta y se dirige hacia abajo y detrás.
•Se da la vuelta al miembro y se repite la maniobra anterior, se termina el vendaje mediante dos circulares.
VENDAJE EN OCHO O TORTUGA
•Se utiliza en las articulaciones (tobillo, rodilla, hombro, codo, muñeca), ya que permite a estas tener una cierta movilidad.
•Se coloca una articulación ligeramente flexionada y se efectúa una vuelta circular en medio de la articulación.
•Se dirige la venda de forma alternativa hacia arriba y después hacia abajo, de forma que en la parte posterior la venda siempre pase y se cruce en el centro de la articulación.

•VUELTA RECURRENTE
•Se usa en las puntas de los dedos, manos o muñones de amputación.
•Después de fijar el vendaje con una vuelta circular se lleva el rollo hacia el extremo del dedo o muñón y se regresa hacía atrás.
•Se hace doblez y se vuelve hacia la parte distal.
•Finalmente, se fija con una vuelta circular.

NORMAS GENERALES PARA LA REALIZACION DE UN VENDAJE CLASICO EN ESPIRAL .
•Se colocará la zona a vendar más cómoda para el socorrista, procurando que el área afectada no este en contacto con ninguna superficie evitando además posiciones peligrosas para el accidente.
•Siempre iniciará en vendaje por la parte más distal, dirigiéndose hacia la raíz del miembro, con ello se pretende evitar la acumulación de sangre en la zona separada por el vendaje.
•Se vendará de izquierda a derecha, facilitando la labor del socorrista
•El núcleo o rollo se mantendrá en la parte más próxima al socorrista.
•No desenrollar de manera excesiva la venda.
•El vendaje debe ser aplicado con una tensión homogénea, ni muy intensa ni muy débil. El paciente bajo ninguna circunstancia después de haber terminado el vendaje debe sentir hormigueo en los dedos, notarlo frío o apreciar un cambio de coloración en los mismos.
•Se utilizarán vendas del tamaño adecuado a la zona que debe vendarse.
•Antes de iniciar el vendaje, se colocará la zona afectada en la posición en la que debe quedar una vez vendada.
•El vendaje se iniciará con la venda ligeramente oblicua al eje de la extremidad, dando dos vueltas circulares perpendiculares al eje, entre las cuales se introducirá el inicio de la venda.
•El vendaje se termina también con 2 vueltas circulares perpendiculares al eje del miembro.
•El extremo final de la venda se puede sujetar por distintos sistemas
•Con un imperdible o un esparadrapo.
•Cortando la venda por la mitad y uniendo los extremos mediante un nudo.
•Doblando la venda hacia atrás en dirección opuesta a la que se llevaba. Cuando se llega al punto en el que se ha realizado el doblaje, se hace un nudo con el cabo suelto de la venda.
•Utilizando un ganchito especial para este fin.
•Durante la ejecución del vendaje se cubrirán con algodón los salientes óseos y las cavidades naturales, como axilas o ingles.
•Sólo se darán las vueltas precisas; la venda sobrante será desestimada.
VENDAJE PARA CODO O RODILLA .
•Este tipo de vendaje no se debe inmovilizar totalmente la articulación.
VENDAJE PARA TOBILLO O PIE
•Se comienza con dos circulares a nivel del tobillo.
•Luego se procede a efectuar varias vueltas en 8 que abarquen alternativamente pie y tobillo, remontando de la parte distal hacia la proximal, para terminar con dos vueltas circulares a la altura del tobillo y la fijación de la venda.
•Recibe el nombre de zapatilla.
•No debe apretarse excesivamente pues, dado que si no se dejan descubiertos los dedos, es imposible el control de circulación sanguínea de los mismos.
•Se inicia en el talón dando dos vueltas circulares siguiendo el reborde del pie.
•Al llegar al 5ª dedo, se dirige la venda hacia abajo por debajo de los dedos para hacerla salir a nivel del 1ª.
•A partir de aquí se lleva hacia el talón al que se rodea, para dirigirse de nuevo al 5º dedo.
•De esta forma, se va ascendiendo por el pie a base de vueltas en 8.
•Se termina mediante 2 vueltas circulares a nivel del tobillo.
VENDAJE PARA MANO Y DEDOS
•Se inicia este vendaje haciendo dar dos vueltas circulares a nivel de la muñeca.
•Se lleva la venda hacia el dedo, donde se efectúan 2 recurrentes, que son fijadas con dos circulares a nivel del dedo.
•Para terminar la operación se siguen con varias espirales en 8 entre el dedo y la muñeca, para finalmente acabar con dos circulares de fijación a nivel de la muñeca.
VENDAJE PARA EL OJO
•Proteger al ojo con un apósito.
•Dar dos vueltas circulares a nivel de frente sujetando el borde superior del apósito.
•Descender la venda hacia el ojo afectado, tapar este y pasarla por debajo de la oreja del mismo lado.
•Repetir esta maniobra tantas veces como sea necesario para tapar completamente el ojo.
VENDAJE PARA LA CABEZA O CAPELINA
•Para efectuarlo se precisan dos vendas.
•Se inicia efectuando una vuelta circular en sentido horizontal alrededor de la cabeza.
•Se coloca el cabo proximal de la otra venda a nivel de la frente y se dirige la venda hacía atrás, siguiendo la línea media de la bóveda craneana hasta encontrarse a nivel de la otra venda, se vuelve a efectuar una circular con esta venda de modo que quede aprisionando el cabo inicial de la 2º venda, así como la venda que se ha deslizado hacia atrás.
•De esta forma se van efectuando vueltas recurrentes con la 2º venda, que son fijadas mediante vueltas circulares con la segunda.
•Se termina con dos vueltas circulares.
•VENDAJE EN FORMA DE CORBATA
•Doble la punta hacia la base de la venda, vaya por la mitad en la misma dirección, según el ancho deseado.
•Utilizado para vendar la muñeca, mano, rodilla y pie.
domingo, 9 de septiembre de 2007
QUEMADURA

La epidermis (la más externa) y la dermis. La epidermis a su vez está compuesta por varias capas, siendo la más superficial la capa córnea cuya función es esencialmente protectora, impidiendo la pérdida de agua y la penetración de ciertos microorganismos.
QUEMADURAS.
La quemadura es una lesión de la piel en la cual un agente térmico, químico u otro, daña los tejidos vivos produciendo alteraciones locales.Suele ser de origen accidental.
El cuerpo humano tolera temperaturas de hasta 40ºC; por encima se produce una desnaturalización de las proteínas y se altera la capacidad de reparación celular. De hecho, la piel se daña por un lado por la acción directa del agente causal y por otro por una isquemia cutánea secundaria.
CLASIFICACIÓN DE LAS QUEMADURAS CUTÁNEAS.
Las quemaduras cutáneas se pueden clasificar en función de la profundidad y la extensión de las mismas:
Según profundidad
• 1er Grado: De grosor parcial. Destruye solamente la capa superficial de la piel, la epidermis, produciendo un enrojecimiento de la zona lesionada. A esta lesión se le denomina ERITEMA.
• 2º Grado: También de grosor parcial. Destruye la epidermis y un espesor variable de la dermis. Se produce una inflamación del tejido o formación de ampollas llamadas FLICTENAS. La lesión es dolorosa y se dice que «llora» por la pérdida de líquidos del tejido y por la aparición de las ampollas.
• 3er grado: Llamada de grosor total. Afecta a todas las capas de la piel incluyendo la dermis profunda. Es una lesión de aspecto de cuero seco, blanca o chamuscada. No hay dolor debido a la destrucción de las terminaciones nerviosas. Técnicamente se le denomina ESCARA.

SEGUN SU EXTENSIÓN
Se utiliza la denominada «Regla de los 9» de Wallace . Para ello se divide la superficie corporal del adulto en 11 áreas, siendo cada parte el 9% o un múltiplo de 9. De forma que:
•Cabeza y cuello son un 9%.
•Cada extremidad superior: 9% (7% el brazo y 2% la mano).
•Cada extremidad inferior: 18% (9% el muslo, 7% la pantorrilla y 2% el pie).
•Cara anterior del tórax y abdomen: 18%.
•Espalda y nalgas: 18%.
•Genitales: 1%.

La valoración de la gravedad de una quemadura se basará en la extensión de la superficie corporal quemada y el grado de profundidad de la misma. Sin embargo, no se debe olvidar en ningún momento que factores como la edad, el agente causal y ciertas localizaciones, como la cara, los pliegues y los genitales, influyen también de forma considerable en el pronóstico.
Se consideran graves independientemente de su extensión o profundidad, las quemaduras que afectan a manos, pies, cara, ojos y genitales así como todas las de 2º y 3er grado en niños, ancianos y accidentados con enfermedades previas significativas.
QUE HACER ANTE UNA QUEMADURA.
Lo primero que debemos hacer, sin olvidar nuestra propia seguridad, es parar el proceso de la quemadura; es decir, eliminar la causa:
1.Evacuar al individuo del foco térmico, apagar las llamas, retirar el producto químico del contacto con la piel, todo para disminuir la agresión térmica
2.Realizar una evaluación inicial y mantener signos vitales.
3.Buscar otras posibles lesiones como hemorragias, shock, fracturas. Siempre trataremos la lesión mas grave
4.Refrescar la zona quemada: aplicar abundante agua aproximadamente unos 20 - 30 minutos, quitar ropa, joyas y todo lo que mantenga el calor.

•Aplicar pomadas, cremas, pasta dentífrica,… sobre la quemadura. Sólo agua.
•Enfriar demasiado al paciente, SÓLO la zona quemada. Si aparecen temblores o la zona quemada es superior al 20 % deberemos taparlo con una manta térmica.
•Dar agua, alcohol, analgésicos... por vía oral.
•Romper las ampollas, pues el líquido que contienen protege de la posible infección. Al romperlas abriríamos una puerta para la entrada de gérmenes.
•Despegar la ropa o cualquier otro elemento que esté pegado a la piel.
•Dejar sola a la víctima. En caso de tener que ir a pedir ayuda, la llevaremos con nosotros, siempre que sus lesiones lo permitan.
•Demorar el transporte. En el lugar del accidente no podemos estabilizar clínicamente a la víctima y la posibilidad de que entre en shock aumenta cuanto mayor es la extensión de la superficie quemada.
QUEMADURA POR FUEGO
En este tipo de quemaduras es importante señalar que las llamas que queman a la víctima no se deben apagar con agua. Revolcaremos al quemado por el suelo o sofocaremos el fuego con una manta. Una vez apagadas las llamas, sí que aplicaremos agua, a fin de refrigerar las zonas quemadas.
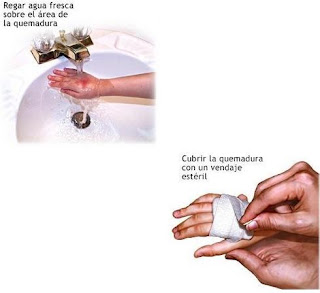
En este caso aplicaremos la NORMA GENERAL, haciendo especial atención en el Reconocimiento de Signos Vitales y en concreto a la ausencia de respiración. La mayoría de los quemados por fuego han sufrido el accidente en un espacio cerrado por lo que, a las quemaduras cutáneas,se les pueden asociar quemaduras respiratorias o intoxicación por la presencia de gases o productos de degradación.
QUEMADURAS QUIMICAS
Se producen cuando la piel entra en contacto con sustancias químicas como ácidos o bases fuertes.La gravedad de la leción no dependera no tan solo de las caracteristicas del producto quimico sino que tambien del tiempo que este en contacto la piel con este.
Como actuar:
•Proceder al lavado generoso de la piel con AGUA en abundancia (ducha durante 2030 minutos). Hemos de tener especial cuidado con las salpicaduras que pueden alcanzarnos o con el contacto directo de nuestra piel con la sustancia química. (Fig. 5)
•Durante la ducha se ha de proceder a retirar todos los objetos que estén en contacto directo con la piel: gafas, ropa, zapatos, anillos, pulseras, relojes y otras joyas.
•Aplicar la NORMA GENERAL.

En el caso de las quemaduras oculares los ojos deben irrigarse, manteniéndolos abiertos, durante 20 minutos como mínimo. La evacuación de estos accidentados se hará continuando dicha irrigación mediante peras de agua o frascos irrigadores.

QUEMADURAS ELECTRICAS.
La corriente eléctrica puede dar lugar a lesiones, sobre todo a su paso por el interior del cuerpo. Los resultados de un accidente eléctrico en nuestro organismo pueden desencadenar una parada cardio-respiratoria, contracciones tetánicas, convulsiones… A nivel local la electricidad puede producir quemaduras cutáneas en los puntos de entrada y salida. La prioridad, como en todos los accidentes será el Proteger - Avisar - Socorro.

COMO ACTUAR.
•Cortar la corriente, en condiciones seguras, no sin antes prever la caída del sujeto.
•Iniciar la evaluación primaria y en caso de parada cardio-respiratoria, iniciar el soporte vital básico.
•Buscar otras posibles lesiones como hemorragias, shock, fracturas. Se tratará siempre primero la lesión más grave.
•Poner sobre las quemaduras un apósito limpio y estéril
Evacuar, bajo vigilancia médica y de forma urgente, al trabajador que haya sufrido una descarga eléctrica, incluso si no presenta trastornos.

Conclusión:
•ELIMINAR LA CAUSA.
•REFRIGERAR CON AGUA.
•CUBRIR O TAPAR LA ZONA LESIONADA.
•EVACUAR AL HERIDO A UN CENTRO MEDICO
domingo, 2 de septiembre de 2007
Trabajo práctico
Son todas aquellas primeras medidas que realiza el auxiliador en el mismo lugar donde ha ocurrido el accidente y con material prácticamente improvisado hasta la llegada del personal especializado. Los primeros auxilios no son tratamientos médicos son acciones de emergencia.
- Estar tranquilo
- Hacer una composición del lugar
- Mover al herido con precaución
- Examinar bien al herido
- No hacer más de lo necesario.
3. Enumere y explique 3 situaciones que requieran de primeros auxilios
Desmayo:
•Colocarla sobre su espalda y elevarles la pierna no más de 45º
•Aflojarle las ropas u objetos que opriman su cuello, pecho o cintura.
•Mantenerla tumbada unos minutos (recuperara la conciencia pronto)
Heridas:
•Lave la herida con abundante agua potable y deje escurrir desde la zona mas limpia a la zona más sucia.
•Retire cuerpos extraños como piedras, tierra, astillas.
•Aplique un antiséptico, se debe aplicar en los bordes sanos de la piel, no en la herida misma.
•Cubra la herida con un aposito con suero fisiológico o gasa estéril y fíjelo con tela adhesiva.
•Siempre es bueno concurrir a un servicio de urgencia, sobretodo cuando el sangramiento no cesa.
Ansiedad:
•Cuando existe hiperventilación es eficaz utilizar una bolsa de papel para que la persona respire en su interior.
•Estimular a la persona para que respire lentamente, que cierre los ojos por lo menos durante 15 minutos.
•Si no cesa la crisis dirigirse a un centro asistencial para verificar q no se trate de alguna otra enfermedad.
4. ¿Que son los signos vitales?
Los signos vitales son una herramienta valiosa como indicador del estado funcional del paciente.
5. ¿Cual es la importancia del control de los signos vitales?
Son indicadores que reflejan el estado fisiológico de los órganos vitales del ser humano.
Los 4 principales signos vitales son:
• Frecuencia cardiaca (pulso arterial)
• Frecuencia respiratoria (respiración)
• Presión arterial
• Temperatura
Tomar oxigeno del aire ambiente y expulsar el anhídrido carbónico del organismo. El objetivo es limpiar el organismo.
7. ¿Cuales son los valores normales de frecuencia respiratoria?
Lo normal es de 12 a 20 respiraciones por minutos.
•lactante menor: 20-40 repiraciones/minuto
•lactante mayor: 20-30 respiraciones /minuto
•niños de 2 a 4 años: 20-30 respiraciones/minuto
•Niños de 6 - 8 años: 20 - 25 respiraciones/minuto
•Adulto: 15 - 20 respiraciones/minuto
8. Defina disnea y apnea
Disnea: Sensación subjetiva del paciente de dificultad o esfuerzo para respirar. Puede ser inspiratoria o espiratoria.
Apnea: Ausencia de movimientos respiratorios.
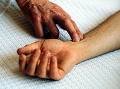
Pulso: Onda pulsátil de la sangre, originada e el ventrículo izquierdo del corazon y que resulta de la expansión y contracción de las arterias.
•Recién nacido: 120 - 170 latidos por minuto
•Lactante menor: 120 - 160 latidos por minuto
•Lactante mayor: 110 - 130 latidos por minuto
•Niños de 2 a 4 años: 100 - 120 latidos por minuto
•Niños de 6 a 8 años: 100 - 115 latidos por minutos
•Adultos: 60 – 80 latidos por minutos
11. Defina bradicardia y taquicardia
•Taquicardia:Frecuencia excesiva del ritmo de las contracciones cardíacas.
12. Nombre arterias y clasifíquelas como centrales o periféricas según la ubicación.
•Arteria Carótida
•Arteria Braquial
•Arteria Radial
•Arteria Femoral
•Arteria Poplítea
•Arteria Tibial
•Arteria Dorsal.
•Lactante: 37,2
•Niño de 2 a 8 años: 37,0
•Adulto : 36,0 – 37,0.
•Fiebre moderada: Temperatura entre 38 y 39 ºC
•Dejar el termómetro de 3 a 5 min. en la axila y retirarlo.
•2 años: 78 - 112 mmHg presión sistolica 48 - 78 mmHg presión diastólica.
•8 años: 85 - 114 mmHg presión sistolica 52 - 85 mmHg presión diastólica.
•12 años: 95 - 135 mmHg presión diastolica 58 - 88 mmHg presión diastólica.
•Adulto: 100 - 140 mmHg presión diastolica 60 - 90 mmHg presión diastólica.
•Extremidad superior deberá estar apoyada lo mas cómodamente sobre una mesa.
•Colocar el manómetro a nivel de los ojos del examinador.
•Ubique la arteria radial por palpación.
•Coloque el manguito ajustado y firme, el borde debe quedar dos dedos sobre el pliegue del codo.
•Determinar nivel máximo de insuflación.
•Desinfle completamente el manguito y espere 30 seg. antes de volver a inflar.
•Coloque el diafragma del fonendoscopio sobre la arteria braquial.
•Insufle el manguito rápidamente hasta el nivel max. de insuflación.
•Abra la válvula de la pera de insuflación permitiendo que el aire salga lentamente. observe la columna de mercurio, identificando donde aparecen los 2 primeros ruidos audibles y la desaparición de estos.
Consiste en la aplicación de un trozo de apósito (trozo de tele estéril) sobre la herida ejerciendo presión con la mano
Las arterias principales pueden ser comprimidas contra el hueso subyacente para detener una pérdida grave de sangre de un miembro. Para detener hemorragias en los brazos se debe presionar la arteria humeral, ubicada en la cara interna del brazo a la altura del bíceps. Es una zona fácil de ubicar, pues se sienten con fuerza las pulsaciones Caracas. Para detener hemorragias en las piernas es preciso presionar la arteria femoral a la altura de la pelvis; un poco más arriba de la unión con el fémur. Las pulsaciones también son fáciles de percibir.
- Sobre la arteria temporal
- Sobre la arteria facial
- Sobre la arteria carótida
- Sobre la arteria subclavia
El torniquete debe realizarse en las zonas de los miembros donde sólo exista un hueso como los brazos o las piernas. Se recurre a él cuando han fracasado las medidas anteriores y la hemorragia sigue siendo importante, o como primera medida sólo ante hemorragias muy profusas (por ejemplo, la amputación de una extremidad). Tiene el peligro de que impide el paso de sangre a todo el miembro, pudiendo producir gangrena o lesiones de nervios (parálisis) si el torniquete se mantiene más tiempo del que la extremidad puede soportar.
•Aplicar una loción calmante en la piel.
•El gel de aloe vera es un remedio casero común para las quemaduras de sol. El aloe contiene compuestos activos que ayudan a aliviar el dolor y la inflamación de la piel.
•Se puede administrar un medicamento para el dolor sin prescripción médica, tal como el ibuprofeno. no se debe dar aspirina a los niños.
Lavar generosamente la piel con agua en abundancia (20-30 min) tener especial cuidado con las salpicaduras que pueden alcanzarnos o con el contacto directo de nuestra piel con la sustancia. Durante la ducha debemos retirar todos los objetos que estén en contacto directo con la piel. Existen productos químicos que reaccionan al contacto con el agua produciendo mas calor. Pese a ello, igual se aplica como tratamiento la ducha de agua continua, pues la posible reacción inicial se neutralizaría por la abundancia de agua.

35.Defina las posibles causas de una lipotimia
Se trata de un desmayo o desvanecimiento pasajero. Es la pérdida de conciencia breve, superficial y transitoria debida a una disminución brusca del flujo sanguíneo cerebral. Se produce por fatiga, hambre, emoción repentina, lugar poco ventilado, calor, etc.
36. ¿Cuales son los signos o síntomas de un paciente con lipotimia?
El síntoma mas frecuente es el desmayo y perdida de conciencia que se produce por la disminución del flujo sanguíneo al cerebro:
•Mareo.
•malestar gástrico.
•sudoración.
•visión borrosa.
palidez.
37.¿Que atención de primeros auxilios debe realizarse en pacintes con lipotimia?
•Mantener las via aéria libre de obstrucciones.
•Asegurarse de que respira y tiene pulso.
•Elevar las piernas no mas de 45º.(los pies mas alto de la cabeza), para favorecer retornos sanguinios venosos rápidamente al cerebro.
•Aflojar la ropa u objetos que opriman pecho, cuello o cintura.
•Mantener tumbada hasta que recupere la conciencia.
•En caso de desmayo sentado , poner la cabeza entre las rodillas para favorecer el retorno sanguineo al cerebro.
38.¿Como podemos reconoser un ataque de histeria?
•Nerviosismo, inquietud o impaciencia.
•cuando la persona esta fuera de si
•paciente grita
•se revuelca en el suelo
•se desgarra la ropa
•araña y golpea de modo incordiando
•desesperada
•ahogos
•temblores
•taquicardia
•disnea
39.¿Que atención de primeros auxiñlios es importante realizar en un ataque de histeria?
•Comunicarle a la persona que sufre de ansiedadque no está sola que lo vam0s a ayudar.
•Cuando exista hiperventilación (respiración superficial y rápida), es eficaz utilizar una bolsa de papel para que la persona respire en su intirerior.
•Estimular a la persona a que respire lentamente, cierre los ojos, durante al menos 15 minutos
•Si no cesa la crisis, comvendra trasladarle a un centro medico.
40.¿Que es epilepsia?
La epilepsia es una enfermedad crónica que se caracteriza porque se manifiesta en forma de crisis repetidas, más o menos espaciadas en el tiempo, denominadas crisis epilépticas, debido a una descarga excesiva de las neuronas cerebrales.
¿Que debemos hacer ante la presencia de un ataque de epilepsia?
Si el enfermo siente la premonición o "aura" de que va a sufrir una crisis y nos lo comunica, intentaremos evitar que se lesione durante la caída
•Colocar algo blando entre los dientes para evitar las mordeduras o bien introducir un objeto fuerte para mantenerle abierta la boca mientras dura la crisis
•Colocar al enfermo en un sitio seguro para que no se golpee los miembros o bien poner objetos blandos a su alrededor
•Colocar al enfermo una vez superada la fase de movimientos clónicos y mientras dura la inconsciencia en la posición lateral de seguridad.
•Asegurarse de que la persona respira libremente.
•Aflojar la prenda de vestir en la cintura y el cuello.
•Observar a la persona hasta que haya recuperado totalmente la conciencia.
•Despues de la convulsión, la persona puede encontrarse confusa, se debe explicar lo sucedido y hacer que descanse hasta que se haya recuperado por completo.
41.¿Que es shock?
El shock es una condición severa que ocurre cuando no hay suficiente flujo de sangre en el cuerpo, lo cual causa presión sanguínea muy baja, lo cual puede causar daño en múltiples órganos. Requiere tratamiento médico inmediato y puede empeorar muy rápidamente.
42.¿Que caracteristicas tiene una persona en shock?
Cuando una persona está en shock, su presión sanguínea es muy baja y, dependiendo de la causa específica y el tipo de shock, los síntomas pueden ser :
•Pérdida del conocimiento
•Ansiedad o agitación
•Respiración superficial
•Piel pálida, fría y pegajosa•Labios y uñas azulados
•Pulso rápido pero débil.
43.¿Que se debe hacer con una persona en shock?
Se debe llamar al número local de emergencias en cualquier momento que una persona presente síntomas de shock. Se recomienda permanecer junto a la víctima y seguir los pasos de los Primeros Auxilios hasta que llegue la ayuda médica.
•Examinar las vías respiratorias, la respiración y la circulación de la víctima y dar respiración asistida, de ser necesario.
•Si la persona está consciente y no presenta una lesión en la columna, cabeza, pierna, cuello, se la debe colocar en posición de shock, acostándola sobre la espalda y elevándole las extremidades inferiores a unos 30 cm, no se le debe elevar la cabeza.
•Se debe mantener a la persona caliente y cómoda y aflojarle la ropa estrecha.
NO SE DEBE HACER:
•NO SE DEBE dar nada a la víctima por vía oral, ni siquiera de comer o beber.
•NO SE DEBE mover a la víctima si se sabe o se sospecha de una ´lesión de columna.
•NO SE DEBE esperar a que los síntomas del shock más leves empeoren antes de solicitar ayuda médica de emergencia.
44.¿Como se reconoce una persona con asfixia por cuerpos extraños?
•Incapacidad para hablar
•Tos débil e improductiva
•Respiración ruidosa o sonidos chillones muy agudos al inhalar
•Dificultad para respirar
•Color azuloso de la piel
•Pérdida del conocimiento si la obstrucción no se alivia
45.¿Que atención se debe realizar a una opersona con asfixia por cuerpos extraños?
El primer procedimiento que se realiza en una persona inconsciente que está asfixiándose es la maniobra de Heimlich, la cual se hace con la persona acostada de espaldas hasta que el objeto atascado salga o hasta que llegue ayuda.
• Si existe un obstaculo externo, suprimirlo
• Colocar al accidentado en un ambiente puro
• Asegurar la libertad de las vias respiratorias
•Aflojar la ropa alrededor del cuello y cintura.Abrir la boca y liberar de aquello que la obstruya (vómito, secreciones, dentadura postiza móvil, etc.).Si está inconsciente (aunque respire), colocar una mano sobre la nuca y la otra en la frente vasculando la cabeza hacia atrás suavemente; con está maniobra se libera la garganta obstruida por la caída de la lengua hacia atrás.
•Colocar en posición lateral de seguridad a fin de pennitir la salida de sangre o vómito.
46.¿Que atención de primeros auxilios se realiza a una persona con asfixia por inmersión y con asfixia por gases?


46.¿Que atención de primeros auxilios se realiza a una persona con asfixia por inmerción i con asfixia por gases?
Asfixia por gases:
•Aflojar la ropa de cuello y cintura
•Trasladar a la persona a un ambiente de aire puro
•lamar a una ambulancia
Asfixia por inmersion:
•Retire al niño del agua e inicie de inmediato la respiración boca a boca y masaje cardíaco.
•No intente otras maniobras como extraer agua de los pulmones o estómago.
•La reanimación cardiopulmonar debe hacerla quien mejor la domine, pero "es mejor una reanimación mal hecha, que ninguna".
•Traslade de inmediato al niño al Servicio de Urgencia. Mantenga las maniobras de reanimación hasta entregar el niño al médico.
47.¿Como identificamos los sintomas de una persona intoxicada por gases?ç
Estadio inicial ,Síntomas inespecíficos como:
•náuseas, vómitos, trastornos visuales, cefalea y a veces diarrea, especialmente en niños.
•dolores abdominales y sensación de palpitaciones.
48.¿Que atención debemos realizar en personas mordidas por arañas y picaduras de abejas?
picaduras de arañas:
•Si hay picaduras o mordeduras sospechasas es fundamental poner hielo en la zona afectada en forma intermitente y según tolerancia(no mas de 15 minutos cada hora),el hielo ayuda a inactivar el veneno de la araña , que es mas activo a altas temperaturas.
•Acudir al servicio de urgensi más cercano al domicilio en caso de sospecha de mordedura de araña de rincón.
• Como tratamiento inmediato, será el uso de antiséptico local, hielo, uso de antihistamínicos y potentes antiinflamatorios del tipo corticoidal.. No olvidar recoger el agresor y mostrar al medico que lo atienda para su correcta identificación.
picaduras de abeja:
Medidas generales para mordeduras y picaduras:
• Quitar anillos cercanos y artículos que puedan apretar, debido a que el área afectada se puede hinchar.
• Quitar el aguijón si está presente, raspando con la parte posterior de una tarjeta de crédito u otro objeto de borde recto. No utilizar pinzas, ya que éstas pueden apretar el saco del veneno y aumentar su cantidad liberada.
• Lavar muy bien el área con agua y jabón.
• Cubrir el sitio de la picadura con hielo (envuelto en un trozo de tela) por 10 minutos, retirarlo por 10 minutos y repetir el proceso.
• Si es necesario, tomar un antihistamínico (previamente indicado por su médico) o aplicarcremas que reduzcan la picazón.
• Mantener a la víctima bajo observación para asegurarse de que no presente señales de infección (como aumento del enrojecimiento, hinchazón o dolor).
No se debe:
• No se debe aplicar torniquetes.
• No se debe administrar estimulantes, antiinflamatorios ni cualquier otro medicamento para el dolor, a menos que el médico lo prescriba.
¿Cuales son los riesgos de estos ataques?
Los riesgos que corremos con estos ataques de insectos reacciones alergicas demasiado fuertes, problemas para respirar,o caer en estado de shock.
lunes, 20 de agosto de 2007
ESCALA DE GLASGOW

DESCRIPCION DE LA ESCALA:
• Apertura Ocular : -Espontanea 4 pts.
-Al estimulo verbal 3pts.
-Al recibir un estimulo doloroso 2 pts.
- No responde 1 pts.
•Respuesta verbal:-Orientando 5 pts.
- Confuso 4 pts.
- Palabras 3 pts.
- Sonidos inconprensibles 2 pts.
- No responde 1 pts.
•Respuesta motora:-Cumple órdenes expresadas por voz 6 pts.
- Localiza estimulos dolorosos 5 pts.
-Retira ante el estimulo doloroso 4 pts.
-Respuesta en flexión 3 pts.
-Respuesta en extensión 2 pts.
- No responde 1 pts.
Los valores de los 3 indicadores se suman dando el resultado en la escala de GLASGOW el nivel normal es de 15 pts que corresponde a un individuo sano , el valor minimo es de 3 pts.
La puntuación obtenida es empleada para determinar estado clinico del paciente.Cuando se emplea en un paciente con trauma craneoensefalico (TCE) se puede clasificar como :
TCE LEVE: 13-15pts.
TCE MODERADO:9-12pts.
TCE SEVERO:8puntos o menos.
VOCABULARIO

•NECROSIS:Es la muerte patologica de un conjunto de células o de cualquir tejido del organismo.
•HEMOLITICO:Que destruye tejido de la piel.
•ERITEMA:Es una lesión cutanea caracterizada por enrojesimiento de la piel.
•PRIAPISMO:Es una condición de intenso dolor y potencialmente dañina, donde el pene ercto no retorna a su estado flacido por más de 4 horas.
•MIALGIAS:Dolor muscular.
•ANTIHISTAMINICO:Son farmacos que bloquean los reseptores de la hiatamía elimainando sus efectos.
•HISTAMIA:Es un mediador químicos que el cuerpo libera en las reacciones alérgicas.
viernes, 17 de agosto de 2007
ANSIEDAD
La ansiedad es una emoción que surge ante cualquier situación o sensación de amenaza o agresión del yo personal.
La ansiedad esta asociada muy frecuentemente a preocupaciones excesivas (llamada expectación aprensiva). Por ejemplo: miedo a que algún familiar cercano o la misma persona que sufre este trastorno puedan tener un accidente, enfermarse o morir. A la persona le resulta difícil controlar este estado de constante preocupación.
La ansiedad y preocupación se asocian a 3 o más de los siguientes sintomas:
•Nerviosismo, inquietud o impaciencia
•Fatigabilidad (cansancio) fácil
•Dificultad para concentrarse o poner la mente en blanco
•Irritabilidad
•Tensión muscular, temblor, cefalea (dolor de cabeza), movimiento de las piernas e incapacidad para relajarse
•Alteraciones del sueño: dificultad para conciliar o mantener el sueño o sensación al despertarse de sueño no reparador
•Sudoración, palpitaciones o taquicardia, problemas gastrointestinales, sequedad de boca, mareos, hiperventilación (aumento del número de respiraciones por minuto)
•La ansiedad, la preocupación o los síntomas físicos provocan un malestar significativo o deterioro en las relaciones familiares, sociales, laborales o de otras áreas importantes de la actividad de la persona.
como actuar:
•Comunicarle a la persona que sufre de ansiedadque no está sola que lo vam0s a ayudar.
•Cuando exista hiperventilación (respiración superficial y rápida), es eficaz utilizar una bolsa de papel para que la persona respire en su intirerior.
•Estimular a la persona a que respire lentamente, cierre los ojos, durante al menos 15 minutos
•Si no cesa la crisis, comvendra trasladarle a un centro medico.

Ansiedad y medicación
En el tratamiento de la ansiedad se emplean habitualmente dos tipos de fármacos: los ansiolíticos y los antidepresivos.

EPILEPSIA

-Secundaria a secuelas de traumatismos cráneo encefálicos.
-Tumores cerebrales .
-Inflamaciones e infecciones cerebrales, encefalitis o meningitis .
-Malformaciones congénitas y por complicaciones durante el parto.
-Intoxicaciones y alcoholismo.

Es muy importante en los enfermos epilépticos llevar una vida ordenada, en la alimentación y en los ritmos del sueño, y tomar la medicación de forma continuada para de esta forma evitar las crisis epilépticas, pero si ha ocurrido lo evitable hemos de ayudar al enfermo con una crisis epiléptica de la siguiente forma:
-Si el enfermo siente la premonición o "aura" de que va a sufrir una crisis y nos lo comunica, intentaremos evitar que se lesione durante la caída
-Colocar algo blando entre los dientes para evitar las mordeduras o bien introducir un objeto fuerte para mantenerle abierta la boca mientras dura la crisis
-Colocar al enfermo en un sitio seguro para que no se golpee los miembros o bien poner objetos blandos a su alrededor
-Colocar al enfermo una vez superada la fase de movimientos clónicos y mientras dura la inconsciencia en la posición lateral de seguridad.
-Asegurarse de que la persona respira libremente.
-Aflojar la prenda de vestir en la cintura y el cuello.
-Observar a la persona hasta que haya recuperado totalmente la conciencia.
-Despues de la convulsión, la persona puede encontrarse confusa, se debe explicar lo sucedido y hacer que descanse hasta que se haya recuperado por completo.